Haluksy na stopie zwane też paluchem koślawym to deformacja, która dotyka nie tylko miłośniczki wysokich obcasów. Widać to doskonale w okresie letnim, gdy wiele osób zmienia obuwie na lżejsze i bardziej przewiewne. Nienaturalnie przechylony paluch i zgrubienie w miejscu stawu to główny objaw haluksa.
Jakie są przyczyny tego rodzaju zniekształcenia stopy, jak mu zapobiegać i na czym polega jego leczenie, gdy już się pojawi?

Co to jest haluks?
Haluks nie tylko nie wygląda dobrze, ale potrafi bardzo uprzykrzyć życie i powodować duży dyskomfort w trakcie chodzenia. Często boli i utrudnia codzienne funkcjonowanie.
Paluch koślawy to określenie wskazujące na postępującą deformację stawu śródstopno-paliczkowego u podstawy dużego palca. W jej wyniku dochodzi do powstania zgrubienia, a deformacja ta może z czasem powiększać się, za co odpowiada patologiczna nadbudowa kostna.
Ze względu na to, iż nie jest to schorzenie, które pojawia się nagle, możesz przeoczyć pierwsze objawy. Dlatego warto każdego dnia przyglądać się swoim stopom. Szczególnie gdy na co dzień chodzisz w butach, które sprzyjają pojawieniu się haluksów.
Jak powstają haluksy?
Częste chodzenie w butach na wysokim obcasie to nie jedyny czynnik sprzyjający powstaniu tej deformacji stopy. Niektóre z czynników nawet nie są bezpośrednio związane ze stopą, jak to bywa w przypadku haluksa, którego przyczyną jest dysfunkcja zlokalizowana w stawie biodrowym.
Do najczęstszych przyczyn haluksów, należą:
- predyspozycje genetyczne,
- egipski typ stopy,
- płaskostopie podłużne,
- luźne ścięgna i stawy w stopie,
- długotrwałe noszenie zbyt wąskiego obuwia,
- hypermobilność pierwszej kości śródstopia,
- złamania lub zwichnięcia w obrębie stopy,
- uszkodzenia nerwu w stopie,
- łuszczycowe zapalenie stawów,
- deformacje, które obecne są już przy urodzeniu,
- utrata drugiego palca,
- zaburzenia hormonalne,
- stopa płasko-koślawa,
- choroby nerwowo-mięśniowe,
- zespół Reitera,
- stopa Mortona.
Ryzyko pojawienia się haluksa rośnie, gdy cierpisz na choroby reumatologiczne, nadwagę i otyłość oraz pracujesz w pozycji stojącej lub prowadzisz siedzący tryb życia.
Nie bez powodu o wiele częściej haluksy pojawiają się na stopach należących do kobiet. Przyczyniają się do tego słabsze połączenia więzadłowe oraz rozluźnione więzadła, co spowodowane jest przez zwiększoną podatność na wahania hormonalne, które zmieniają właściwości tkanek.
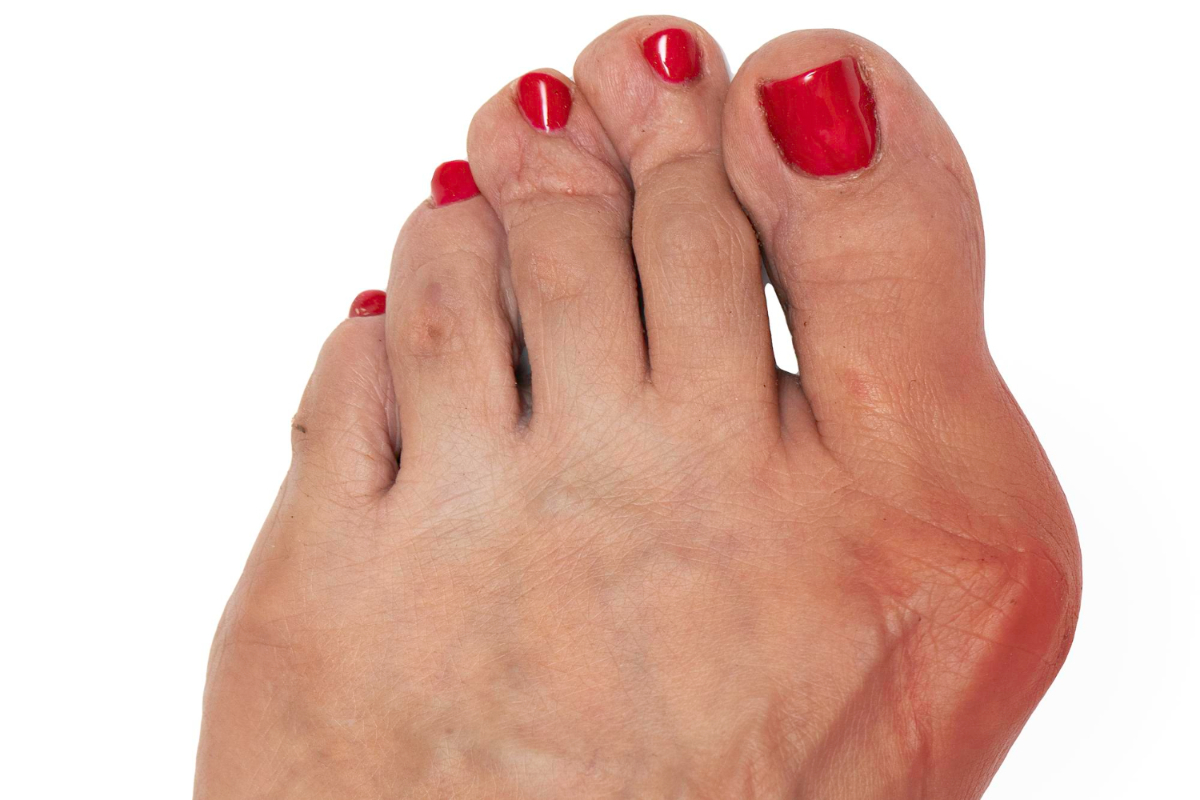
Jak rozpoznać haluksy?
W przypadku haluksów czas odgrywa ważną rolę. Wczesne zdiagnozowanie nie tylko pozwala na stosowanie leczenia zachowawczego, ale też wyhamowuje rozwój schorzenia. Dlatego wyrób w sobie nawyk oglądania swoich stóp po całym dniu. Zwłaszcza gdy nosisz niezbyt wygodne i nieprzyjazne stopom obuwie.
O pojawieniu się haluksa na stopie świadczy między innymi:
- przechylenie dużego palca w stronę pozostałych,
- twardy guzek na boku stopy w pobliżu palucha,
- modzele na drugim palcu,
- opuchnięta, twarda, nienaturalnie gruba i zaczerwieniona skóra po stronie dużego palca,
- pojawiający się, utrzymujący lub znikający ból stopy,
- problemy z poruszaniem dużym palcem u stopy.
Jak lekarz diagnozuje haluksy?
W trakcie konsultacji ortopedycznej lekarz przeprowadza najpierw wywiad medyczny i badanie fizykalne. Wykonuje też zdjęcia RTG z góry, by widoczna była grzbietowa część stopy oraz w obciążeniu, czyli na stojąco, gdy ciężar ciała jest przenoszony przez stopę.
W ocenie haluksa lekarz stosuje kilka niezbędnych parametrów, czyli:
- kąt:
- międzypaliczkowy I,
- międzyśródstopny I/II,
- koślawości palucha,
- przywiedzenia przodostopia względem stępu,
- końcowy powierzchni stawowej kości śródstopia,
- relatywną długość I i II kości śródstopia.
Gdy wielkość kąta koślawości palucha przekroczy 15°, oznaczać to będzie, że badana zmiana to haluks.
W ramach badań lekarz ocenia też:
- zakres ruchu zgięcia grzbietowego stopy,
- ustawienia miednicy i osi kończyny dolnej,
- siłę mięśnia czworogłowego uda,
- funkcję mięśnia zginacza i odwodziciela palucha.
Na czym polega leczenie haluksów?
Zanim lekarz dobierze właściwą terapię, musi poddać paluch koślawy ocenie. Wykorzystuje do tego czterostopniową skalę Manchester, zgodnie z którą:
- I stopień — do 20° odchylenia palucha oznacza brak deformacji;
- II stopień — do 30° odchylenia palucha wskazuje na łagodną deformację;
- III stopień — do 50° oznacza umiarkowaną deformację;
- IV stopień — powyżej 50° odchylenia palucha, co świadczy o zaawansowanej deformacji stopy.
W przypadku zdiagnozowania palucha koślawego lekarz może zalecić leczenie zachowawcze lub operacyjne. Gdyby haluksom towarzyszył silny ból, może przepisać leki przeciwzapalne.
Leczenie zachowawcze
W początkowym stadium rozwoju haluksa, gdy dyskomfort i ból jest niewielki, możesz stosować skuteczne metody na ich złagodzenie w ramach leczenia zachowawczego. Nie uwolni cię to zupełnie od problemu, ale pozwoli na normalne funkcjonowanie. W takiej sytuacji:
- chodź w wygodnych butach z niskim obcasem i miękką, amortyzującą podeszwą — unikaj tym samym wąskich i ciasnych butów, szczególnie w przedniej części. A gdyby okazało się, że szpilki są niezbędnym dopełnieniem twojej stylizacji, użyj poduszek ochronnych pod przodostopie lub żelowych poduszek w kształcie kropli;
- zwiększ codzienną aktywność fizyczną i przejdź na dietę odchudzającą, by zrzucić nadmiar kilogramów — osoby otyłe są bardziej narażone na haluksy oraz inne zniekształcenia w obrębie stopy;
- przeplataj siedzeniem czas, w którym przyjmujesz pozycję stojącą — często związane jest to z pracą, dlatego postarają się zmienić nieco sposób jej wykonywania, by odciążyć nieco stopy i dać im więcej odpoczynku;
- stosuj zimne okłady — mogą to być kompresy z lodu owiniętego w ścierkę, by ochronić skórę przed odmrożeniem. Kompresy przykładaj jednorazowo do obrzękniętego, zaczerwienionego i bolesnego haluksa nie dłużej niż 5 minut;
- używaj separatorów, klinów i żelowych osłon na haluksy – oddzielisz z ich pomocą palucha od pozostałych palców, co przyniesie ulgę w bólu i zmniejszy dyskomfort w trakcie chodzenia;
- stosuj opaski na haluksy – pomogą ci zahamować rozwój haluksów oraz wrócić do zdrowia, stosowane w ramach rehabilitacji po operacji haluksów, Opaski obejmują cały paluch i opasają dookoła śródstopie, tym samym przynosząc wyraźną ulgę w dolegliwościach związanych z paluchem koślawym;
- zaopatrz się w silikonowe wkładki metatarsalne — ich zadaniem jest uniesienie łuku poprzecznego stopy i tym samym skorygowanie ustawienia palucha koślawego. Minimalizują dolegliwości bólowe i dyskomfort w trakcie wielogodzinnego noszenia obuwia;
- korzystaj z pomocy fizjoterapeuty i stosuj zalecone przez niego ćwiczenia — dobrze dobrana terapia może przynieść bardzo duże korzyści w leczeniu palucha koślawego. Rehabilitacja wskazana jest zarówno jako element leczenia zachowawczego, jak i część procesu leczenia operacyjnego;
- stosuj aparaty korekcyjne — używane w dzień i w nocy pomogą zmniejszyć ból i spowolnić deformację palucha.

Operacyjne leczenie haluksów
Leczenie operacyjne warto rozważyć w sytuacji, gdy inne metody nie przyniosły spodziewanych rezultatów, a haluksy utrudniają ci codzienne funkcjonowanie i powodują coraz większy ból.
Zanim lekarz przystąpi do zabiegu, wykona dokładne badania, zrobi zdjęcia RTG i oceni stopień zaawansowania zmian w obrębie palucha. Metoda operacyjna dostosowana jest zarówna do poziomu deformacji, jak i twojego wieku, ogólnego stanu zdrowia, siły kości i tkanki łącznej oraz stylu życia, jaki prowadzisz.
Operacyjne leczenie haluksów obejmuje usunięcie guza kostnego oraz korektę zmian w tkankach miękkich i strukturze kostnej stopy.
Po zabiegu niezbędnym elementem terapii jest rehabilitacja pod okiem specjalisty.
Operacja w przypadku haluksów to jedyny skuteczny sposób na uwolnienie się od tej dolegliwości. Istnieje bardzo dużo metod korekcji palucha koślawego. Jednak ostateczną decyzję o wyborze jednej z nich, podejmuję chirurg ortopeda w porozumieniu z pacjentem.
Źródło:
